
ФЯФўЪаЕкЖўИОгзБЃНЁдКЮЛгкФЯФўЪачпФўЧјККСжНж60КХЃЌЪМНЈгк1956Фъ7дТЃЌЧАЩэЮЊчпФўЯиИОгзБЃНЁЫљЁЂчпФўЯиИОгзБЃНЁдКЁЂФЯФўЪаНФЯЦЌИОгзБЃНЁдКЁЃЪЧФЯЁ [ЯъЯИ]
ЁАОЭвНжИФЯЁБЗжРр
вНБЃеўВп
2022ФъвНБЃЛљН№МрЙмаћДЋдТаћДЋ




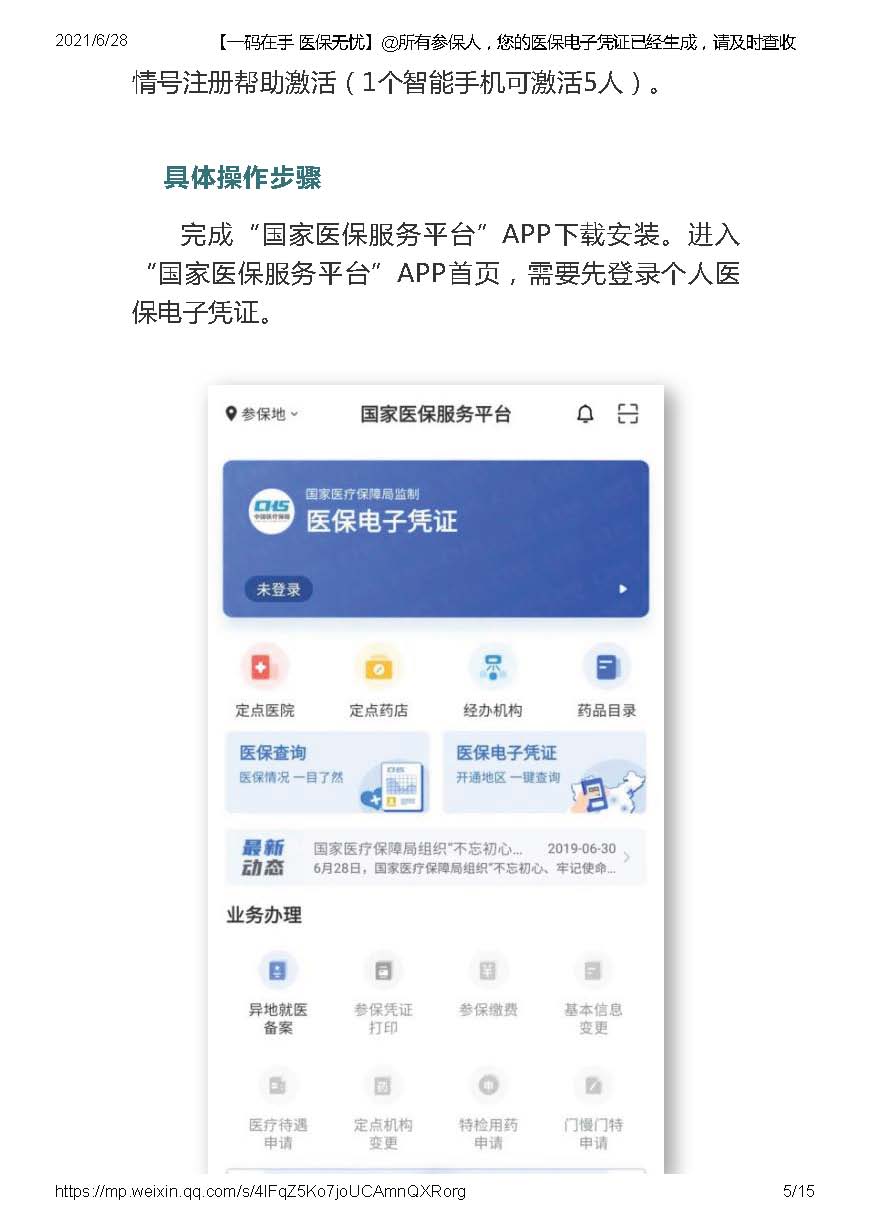
зЂвтРВЃЁаТЩњЖљПЩвддЄВЮБЃНЩЗбРВЃЁ
аТЩњЖљдЄВЮБЃНЩЗбЙЄзїВЩЗУЬсИй
вЛЁЂеыЖдаТЩњЖљИИФИ
1.ЮЪЃКФњКУЃЁЧыЮЪФуЪЧдѕУДбљЮЊИеГіЩњЕФБІБІАьРэзЁдКЗбгУБЈЯњЕФЃП
Д№ЃКЮвУЧЛЇПкЫљдкЕиЪЧЁСЁСЁСЃЌдкЁСЁСЁСВЮМгвНСЦБЃЯеЁЃ
етИіКЂзгЪЧЮвУЧЕкЁСИіЃЌЯждкГіЩњКѓжБНгдквНдКОЭПЩвдВЮМгвНБЃСЫЃЌЭЈЙ§ЮЂаХОЭПЩвдНЩЗбгУСЫЁЃ
2.ЮЪЃКдквНдКЮЊаТЩњБІБІАьРэвНБЃВЮБЃЃЌФугаЪВУДаТЕФЬхбщЛђепИаЪмЃП
Д№ЃКЃЈШчЙћаТЩњЖљЮЊЖўЬЅЛђШ§ЬЅЃЉрХЃЌЯждкаТЩњЖљВЮБЃНЩЗбЖМБШвдЧАЗНБуСЫЁЃЮвУЧЕквЛИіКЂзгЕФЪБКђЛЙашвЊЯШдквНдКШЋВПздЗбНЛбКН№ЃЌЕШАьРэСЫГіЩњжЄУїЁЂАьКУЛЇПкКѓВХФмАьРэВЮБЃЃЌдйЦОГідКЪБзЁдКбКН№ЕЅКЭВФСЯЛивНдКАьРэвНБЃБЈЯњЃЌСїГЬИДдгЃЌКФЪБгжГЄЁЃ
ЃЈШчЙћаТЩњЖљЮЊвЛЬЅЃЉЯждкИеИеГіЩњЃЌОЭПЩвджБНгдквНдКАьВЮМгвНБЃЃЌгжПЩвдЭЈЙ§ЪжЛњНЩЗбЃЌГідКОЭжБНгЯэЪмСЫвНБЃБЈЯњЁЃЖдЮвУЧРДЫЕЃЌМШЗНБугжЪЁЪТЁЃБмУтСЫЯШздЗбНсЫуЕФЕцИЖбЙСІЁЃ
ЖўЁЂеыЖдвНдКЗжЙмСьЕМ
1.ЮЪЃКФњКУЃЌЧыЮЪФЯФўЪаЕкЖўИОгзБЃНЁдКЪЧЪВУДЪБКђПЊеЙЁАаТЩњЖљдЄВЮБЃЁБЕЧМЧЗўЮёЕФЃП
Д№ЃКЮвдКДг2021Фъ9дТГѕОЭПЊеЙСЫЁАаТЩњЖљдЄВЮБЃЁБЕЧМЧЗўЮёЁЃ
2.ЮЪЃКзЁдКаТЩњЖљдквНдКШчКЮАьРэвНБЃВЮБЃЕЧМЧЁЂНЩЗбКЭвНСЦЗбгУНсЫуЃП
Д№ЃКвНдКЙЄзїШЫдБдквНБЃЯЕЭГЕФвНдКЖЫТМШыаТЩњЖљМАИИФИЯрЙиаХЯЂКѓЭъГЩдЄВЮБЃЕЧМЧЁЃаТЩњЖљМвЪєЭЈЙ§ЁАГЧЪаЗўЮёЁБЁАЙуЮїЫАЮё12366ЁБЕШБуНнЧўЕРЭъГЩНЩЗбЁЃаТЩњЖљГідКЪБЃЌЦОдЄВЮБЃЕЧМЧПЈЕНЪеЗбДАПкАьРэжБНгНсЫувНСЦЗбгУЃЌаТЩњЖљжБНгЯэЪмвНБЃБЈЯњД§гіЁЃ
3.ЮЪЃКЭЈЙ§ЪЕаааТЩњЖљдЄВЮБЃеўВпЃЌЖдаТЩњЖљМвЭЅДјРДСЫЪВУДБуРћЃП
Д№ЃКЭЈЙ§ЪЕааСЫаТЩњЖљвНБЃВЮБЃБЈЯњЁАвЛЬѕСњЁБеўВпЃЌдкЮвУЧвНдКЗћКЯЬѕМўЕФаТЩњЖљПЩвджБНгЭЈЙ§вНдКНјаадЄВЮБЃЕЧМЧЃЌдйдкЪжЛњЩЯНјааНЩЗбЃЌГідКОЭПЩвджБНгНсЫуЃЌЯэЪмвНБЃБЈЯњД§гіЁЃетИіеўВпЖдВЮБЃМвЭЅКмгаРћЃЌвЛЪЧВйзїБуНнЁЃВЮБЃШЫдБжЛашвЊЬсЙЉИИФИЛљДЁаХЯЂОЭФмЮЊаТЩњЖљАьРэдЄВЮБЃЕЧМЧЃЌВЛашвЊРДЛиХмЖрИіВПУХАьРэЁЃЖўЪЧЪБЯоЖЬЁЃдРДаТЩњЖљГіЩњКѓЃЌвЊАьКУГіЩњвНбЇжЄУїКЭЛЇПкКѓЃЌВХФмГжЯрЙиВФСЯЕНвНБЃОАьЛњЙЙАьРэВЮБЃЃЌЯждкПЩвджБНгдкГіЩњвНСЦЛњЙЙАьРэЁЃШ§ЪЧУтЕцИЖЁЃвдЧАаТЩњЖљашвЊздЗбНЛзубКН№КѓЃЌдйЦОзЁдКбКН№ЕЅКЭВФСЯЛивНдКАьРэвНБЃБЈЯњЃЌЯждкГідКОЭжБНгЯэЪмБЈЯњД§гіЃЌзюДѓГЬЖШМѕЩйСЫвНСЦЗбгУЕцИЖбЙСІЃЌЖдаТЩњЖљМвЭЅЃЌЬиБ№ЪЧРЇФбМвЭЅгаКмДѓЕФАяжњЃЌеце§ЮЊШЫУёШКжкАьЪЕЪТЁЃ
4.ЮЪЃКаТЩњЖљвбОдЄВЮБЃЕЧМЧВЂНЩЗбЃЌвдКѓОЭвЛжББЃСєзЁдКЪБЕФУћзжЪЧУДЃП
Д№ЃКвбАьРэдЄВЮБЃЕЧМЧВЂНЩЗбЕФаТЩњЖљЃЌГіЩњКѓ3ИідТФкгІИУМАЪБАьРэЛЇМЎЕЧМЧЃЌВЂАДЙцЖЈГжЁЖаТЩњЖљдЄВЮБЃЕЧМЧПЈЁЗКЭЛЇПкБОЕНЛЇМЎЫљдкЕиЕФвНБЃОАьЛњЙЙаоИФВЮБЃаХЯЂЃЌАьРэе§ЪНВЮБЃЕЧМЧЃЌСьШЁвНБЃЕчзгЦОжЄЃЌАьРэЩчЛсБЃеЯПЈЁЃ
5.ЮЪЃКШчЙћаТЩњЖљвбОАьРэдЄВЮБЃЕЧМЧЃЌЕЋГіЩњ3ИідТФкЮДНЩЗбЃЌЪЧВЛЪЧвВПЩвдБЈЯњЃП
Д№ЃКЮДНЩФЩвНБЃЗбгУВЛПЩвдБЈЯњЁЃвбОАьРэдЄВЮБЃЕЧМЧЕЋГіЩњ3ИідТФкЮДНЩЗбЕФЃЌдЄВЮБЃЕЧМЧаХЯЂзїЗЯЃЌашГжЯрЙиВФСЯЕНЛЇМЎЫљдкЕиЕФвНБЃОАьЛњЙЙаоИФВЮБЃаХЯЂЃЌАьРэе§ЪНВЮБЃЕЧМЧЁЃ
6.ЮЪЃКШчЙћаТЩњЖљЮЊЬиЪтШЫШКЃЌЫћУЧЕФВЙжњКЭД§гігаЪВУДВЛвЛбљЃП
Д№ЃКЯэЪмеўИЎДњНЩИіШЫНЩЗбВЙжњЕФЬиЪтШЫШКЕФаТЩњЖљЯШАДееЦеЭЈаТЩњЖљВЮБЃНЩЗбЃЌЯэЪмЦеЭЈаТЩњЖљЛљБОвНСЦБЃЯеД§гіЃЌД§ШЁЕУЛЇМЎаХЯЂМАШЯЖЈЮЊЬиЪтШЫШКЩэЗнКѓЃЌгЩЬиЪтШЫШКжїЙмВПУХИјгшВЮБЃНЩЗбВЙжњЃЌД§гіВюЖюВПЗжНјааЖўДЮБЈЯњЁЃ
7.ЮЪЃКаТЩњЖљдЄВЮБЃЕЧМЧашвЊЪВУДЬѕМўКЭВФСЯФиЃП
Д№ЃКФИЧзЃЈЛђИИЧзЃЉвЛЗНЮЊЙуЮїЛЇМЎЃЌЧвдкзЁдКЦкМфЩаЮДАьРэЛЇМЎЕЧМЧЕФаТЩњЖљЃЌбЁдёдкФИЧзЃЈЛђИИЧзЃЉЕФЛЇМЎЕиВЮМгГЧЯчОгУёЛљБОвНСЦБЃЯеЕФЃЌПЩдквНБЃаХЯЂЯЕЭГвНдКЖЫАьРэГЧЯчОгУёЛљБОвНСЦБЃЯедЄЕЧМЧЃЛГіЩњШ§ИідТвдЩЯЕФаТЩњЖљВЛЪєгкаТЩњЖљдЄВЮБЃЕЧМЧЪЕЪЉЗЖЮЇЁЃ
ДјЙуЮїЛЇМЎЕФФИЧзЃЈЛђИИЧзЃЉЩэЗнжЄКЭФИЧзЃЈЛђИИЧзЃЉЛЇПкБОЃЈОљашвЊдМўЃЉЃЌаТЩњЖљГіЩњМЧТМЁЃШчИИФИУЛдкЭЌвЛБОЛЇПкБОЃЌЛЙашвЊНсЛщжЄЁЃ
ФЯФўЪавНСЦБЃеЯЪТвЕЙмРэжааФЙигкзіКУШ§КЂеўВпЩњг§вНСЦЗбгУД§гіБЃеЯЙЄзїЕФЭЈжЊ ФЯвНБЃжааФЗЂЁО2021ЁП181КХ
ФЯФўЪавНСЦБЃеЯЪТвЕЙмРэжааФЙигкзіКУаТЩњЖљВЮМгГЧЯчОгУёЛљБОвНСЦБЃЯегаЙиЙЄзїЕФЭЈжЊ
![]() ФЯФўЪавНСЦБЃеЯЪТвЕЙмРэжааФЙигкзіКУаТЩњЖљВЮМгГЧЯчОгУёЛљБОвНСЦБЃЯегаЙиЙЄзїЕФЭЈжЊ.pdf
ФЯФўЪавНСЦБЃеЯЪТвЕЙмРэжааФЙигкзіКУаТЩњЖљВЮМгГЧЯчОгУёЛљБОвНСЦБЃЯегаЙиЙЄзїЕФЭЈжЊ.pdf


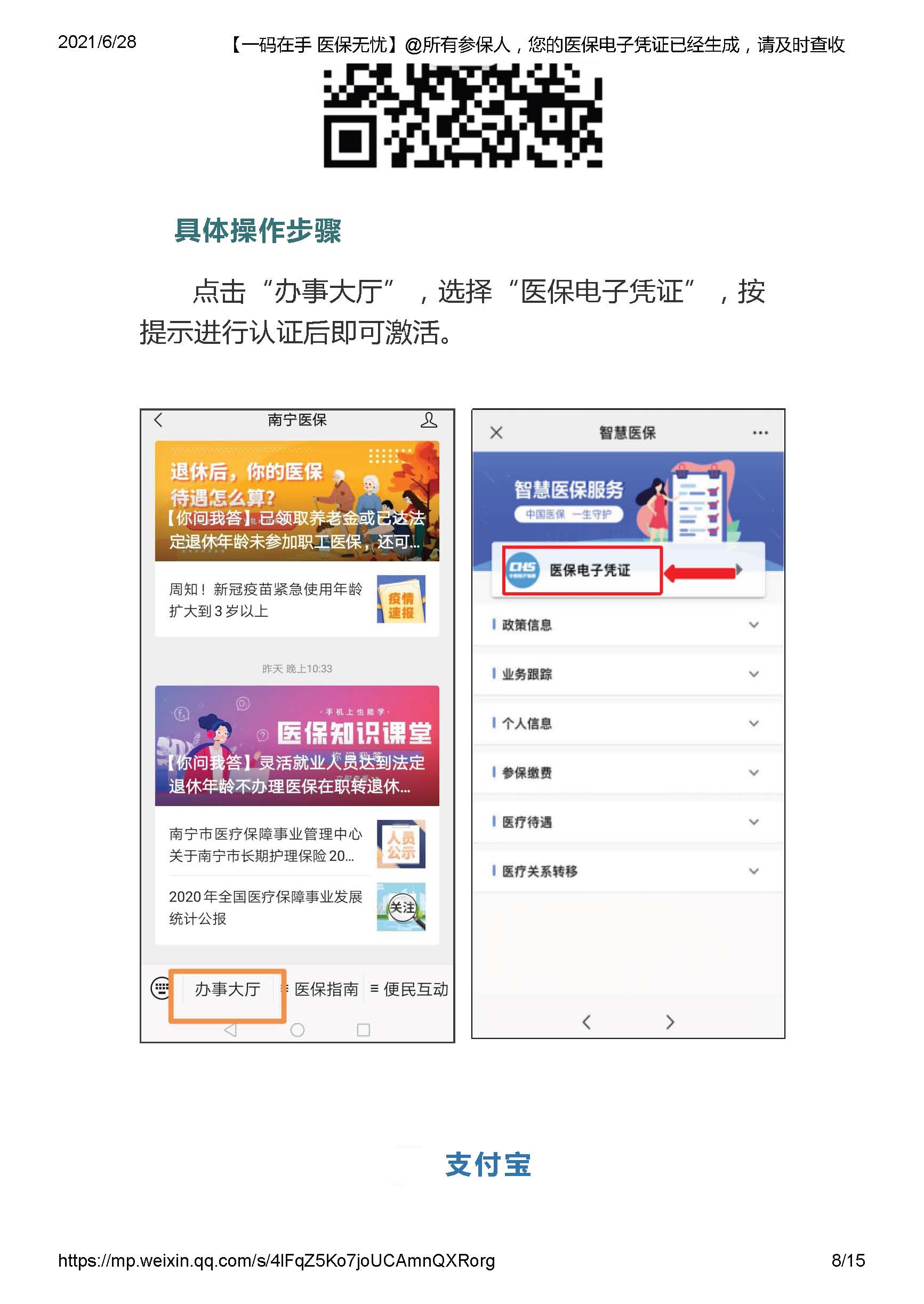
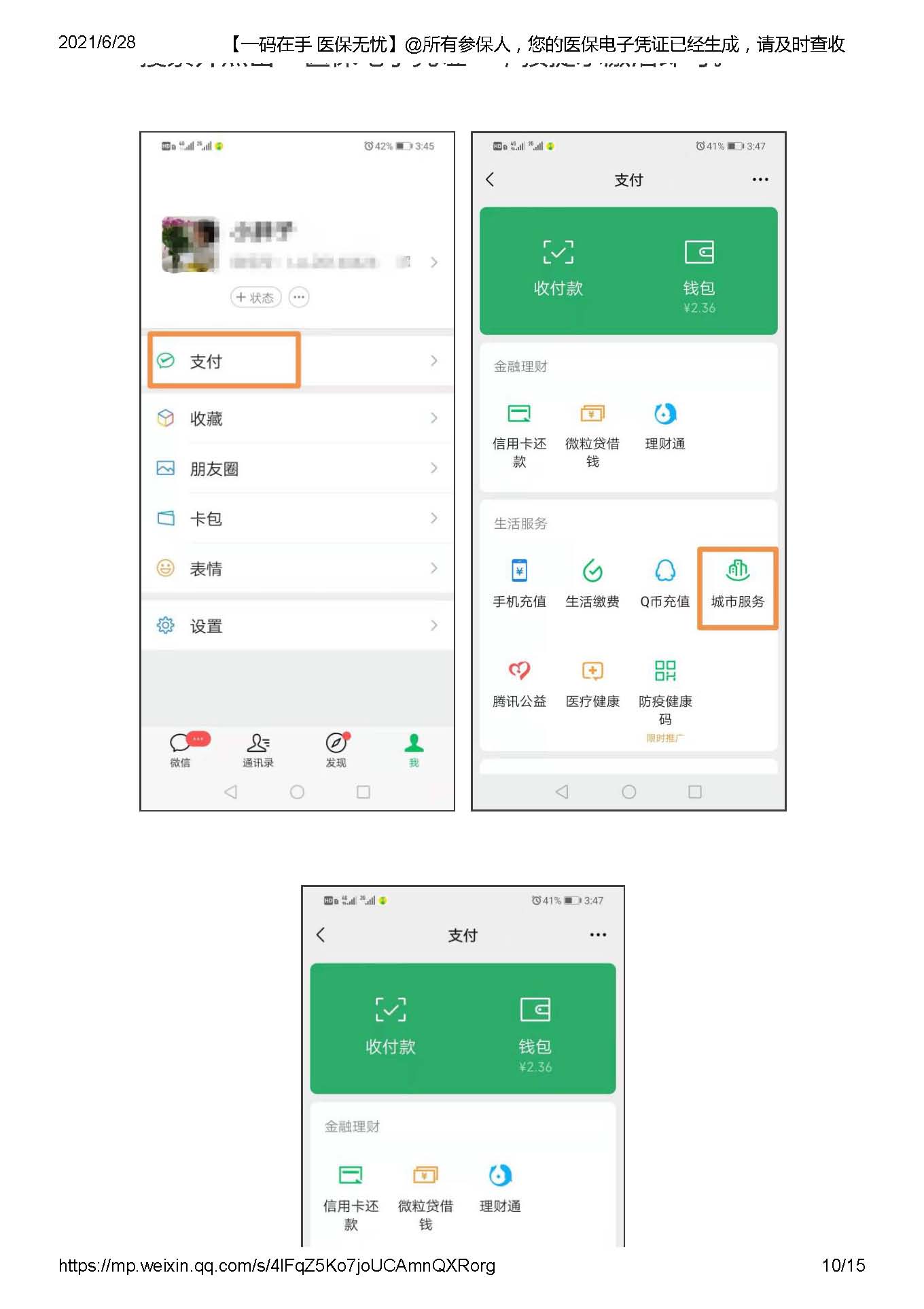






ФЯФўЪавНБЃеўВпЮЪД№ЁЊЁЊ
ЛљБОвНСЦБЃЯеШ§ДѓФПТМЦЊ
ЮЊБЃеЯВЮБЃШЫдБЛљБОвНСЦашЧѓЃЌЙцЗЖЛљБОвНСЦБЃЯегУвЉЁЂеяСЦЕШЗНУцЕФЙмРэЃЌИљОнЯжаавНСЦБЃЯееўВпЙцЖЈЃЌВЮБЃШЫдБдкЖЈЕувНСЦЛњЙЙЗЂЩњЕФЗћКЯШ§ДѓФПТМЕФЯрЙивНСЦЗбгУЃЌвНСЦБЃЯеЛљН№АДееЙцЖЈИјгшжЇИЖЁЃФПЧАЃЌФЯФўЪаЕФвНСЦБЃЯегаШ§ДѓФПТМЃЌЗжБ№ЪЧ:
вЛЁЂ вЉЦЗФПТМ
ЖўЁЂ вНСЦЗўЮёЯюФПФПТМ
Ш§ЁЂ вНСЦЗўЮёЩшЪЉФПТМ
етШ§ДѓФПТМОЭЪЧвНБЃеўВпжДааКЭБЈЯњЕФзюЛљБОЕФзМдђЁЃ
вЛЁЂЪВУДЪЧЛљБОвНСЦБЃЯевЉЦЗФПТМ?
Д№ЃКЛљБОвНСЦБЃЯевЉЦЗФПТМЃЌЪЧжИЛљБОвНСЦБЃЯежЇИЖвЉЦЗЗбгУЕФеўВпвРОнКЭБъзМЃЛЪЧдкЙњМвЛљБОвЉЮяЕФЛљДЁЩЯбЁдёжЮСЦБиашЁЂМлИёБувЫЁЂжЮСЦаЇЙћКУЕФвЉЦЗЁЃФЩШыЛљБОвНСЦБЃЯеИјИЖЗЖЮЇФкЕФвЉЦЗЃЌЗжЮЊМзРрКЭввРрСНжжЁЃ
ФПЧАЃЌФЯФўЪавНБЃжДааЕФЪЧЁЖЙуЮїЛљБОвНСЦБЃЯеЁЂЙЄЩЫБЃЯеКЭЩњг§БЃЯевЉЦЗФПТМ(2021)ЁЗЃЌИУФПТМЙВШыбЁвЉЮя2968ИіЃЌЦфжаЃЌЮївЉМзРрвЉЦЗ395Иі,жаГЩвЉМзРрвЉЦЗ242ИіЃЌЦфгрЮЊввРрвЉЦЗЁЃавщЦкФкЬИХавЉЦЗВПЗж221Иі(КЌЮївЉ162ИіЁЂжаГЩвЉ59Иі)вВЪЧАДееввРржЇИЖЁЃ
ЖўЁЂЪВУДЪЧМзРрвЉЦЗЃП ЪВУДЪЧввРрвЉЦЗ?
Д№ЃКМзРрвЉЦЗвЛАуЪЧжИФмЙЛБЃжЄСйДВжЮСЦЛљБОашЧѓЕФвЉЮяЁЃетРрвЉЦЗЪЧСйДВжЮСЦБиашЁЂЪЙгУЙуЗКЁЂСЦаЇКУЃЌЭЌРрвЉЦЗжаМлИёЕЭЕФвЉЦЗЁЃВЮБЃШЫЪЙгУетРрвЉЦЗЪБЃЌПЩвдШЋЖюФЩШыБЈЯњЗЖЮЇЃЌжЎКѓАДЙцЖЈБШР§БЈЯњЁЃ
ввРрвЉЦЗЪЧПЩЙЉСйДВжЮСЦбЁдёЪЙгУЁЂСЦаЇКУЃЌЭЌРрвЉЦЗжаБШМзРрвЉЦЗМлИёИпЕФвЉЦЗЁЃЮвЪаОгУёвНБЃВЮБЃШЫЪЙгУетРрвЉЦЗЪБЃЌашвЊИіШЫздИЖвЛЖЈБШР§ЃЌЪЃЯТЕФВПЗжФЩШыБЈЯњЗЖЮЇЃЌдйАДЙцЖЈБШР§БЈЯњЁЃ
Ш§ЁЂвНБЃвЉЦЗФПТМЖдвЉЦЗЪЪгІжЂЗЖЮЇгаЙцЖЈКЭЯожЦТ№?
Д№ЃКАДееЛљБОвНСЦБЃЯевЉЦЗФПТМЙцЖЈЃЌЖдвНБЃвЉЦЗФПТМФкгаБЈЯњЯожЦЙцЖЈЕФвЉЦЗЃЌдкЙцЖЈЗЖЮЇФкЪЙгУЃЌвНБЃЛљН№гшвдБЈЯњЃЛвНБЃвЉЦЗФПТМФкУЛгаЬиБ№ЙцЖЈЕФЃЌгІАДвЉЦЗЫЕУїЪщЪЪгІжЂгУЗЈЁЂгУСПЕШЙцЖЈКЯРэЪЙгУЃЌЗЂЩњЕФвЉЦЗЗбгУвНБЃЛљН№гшвджЇИЖЁЃ
ЫФЁЂЪВУДЪЧздЗбвЉЦЗ?
Д№ЃКВЛдкМзРрЁЂввРрвЉЦЗФПТМвдФкЕФвЉЦЗЃЌОЭЪЧЁАФПТМЭтЁБЕФЃЌвВОЭЪЧздЗбвЉЦЗСЫЁЃетРрвЉЦЗВЛгшБЈЯњЃКШчМѕЗЪвЉЁЂНтОЦвЉЁЂжЮСЦВЛдаВЛг§ЕШвЉЦЗЁЃ
ЮхЁЂЪВУДЪЧвНСЦЗўЮёЯюФПФПТМ?
Д№ЃКвНСЦЗўЮёЯюФПЪЧжИвНдКОШжЮЪБЫљЪЙгУЕФСйДВжЮСЦЁЂМьВщЕШЯюФПЃЌБШШчжЮСЦЗбЁЂМьВщЗбЁЂЪжЪѕЗбЕШЕШЁЃФПЧАЃЌФЯФўвНБЃЪЙгУЕФЪЧЁЖЙуЮїзГзхзджЮЧјЛљБОвНСЦБЃЯеКЭЙЄЩЫБЃЯевНСЦЗўЮёЯюФПЁЗ(Й№РЭЩчЗЂЁВ2005ЁГ155КХ)ЕШЯЕСаеўВпЁЃ
СљЁЂвНСЦЗўЮёЯюФПгавНБЃЗжРрТ№?
Д№ЃКвНСЦЗўЮёЯюФПЗжЮЊМзРрЁЂввРрЁЂБћРрЁЃФПЧАЃЌЯжааЕФЙуЮїзГзхзджЮЧјЛљБОвНСЦБЃЯеКЭЙЄЩЫБЃЯевНСЦЗўЮёЯюФПФПТМжаКИЧЕФЯюФПгаНќ9000ЯюЃЌЦфжаМзРрвНСЦЗўЮёЯюФП7000ЖрЯюЃЌввРрвНСЦЗўЮёЯюФП1000грЯюЃЌБћРрвНСЦЗўЮёЯюФПНќ700ЯюЁЃДЫЭтЛЙгаЙЄЩЫБЃЯевНСЦЗўЮёЯюФПЁЂЩњг§БЃЯевНСЦЗўЮёЯюФПЁЃ
ОйР§ЃКПЕИДзлКЯЦРЖЈЁЂЭЬбЪЙІФмеЯАМьВщЁЂЪжЙІФмЦРЖЈЁЂНижЋжЋЬхзлКЯбЕСЗЁЂОЋЩёеЯАзївЕСЦЗЈбЕСЗЕШВПЗжвНСЦПЕИДЯюФПвбФЩШыЮвЪаЛљБОвНСЦБЃЯежЇИЖЗЖЮЇЃЛЁАЕчзгЖњЮЯжВШыЪѕЁБЁЂЁАЕчзгЖњЮЯБрГЬЁБ2ИіЯюФПвВвбФЩШыЮвЪаЛљБОвНСЦБЃЯежЇИЖЗЖЮЇЃЌАДМзРрЯюФПЙмРэЁЃ
ЦпЁЂвНгУВФСЯгаФФаЉЗжРр?
Д№ЃКИљОнЮвЪаЯжаавНБЃеўВпЃЌЙњМвКЭзджЮЧјМлИёжїЙмВПУХЙцЖЈЕФПЩЕЅЖРЪеЗбЕФвНгУВФСЯ(КЌЬхФкжУЗХВФСЯ)ЃЌЗжЮЊМзРрЁЂввРрЁЂБћРрЁЃОпЬхАДМлИёЗжРрЙмРэЃК200дЊвдЯТ(КЌ200дЊ)ЮЊМзРрвНгУВФСЯЃЛ200дЊвдЩЯЁЂ500дЊвдЯТ(КЌ500дЊ)ЮЊввРрвНгУВФСЯЃЛ500дЊвдЩЯЮЊБћРрвНгУВФСЯЁЃ
АЫЁЂЪВУДЪЧвНСЦЗўЮёЩшЪЉФПТМ?
Д№ЃКвНСЦЗўЮёЩшЪЉФПТМЃЌжИЕФЪЧжЮСЦЪБЫљбЁдёЕФЁЂБиаыЕФЁЂЪЪСПЕФвНСЦЗўЮёЩшЪЉКЭЛЗОГБъзМФПТМЁЃгЩЖЈЕувНдКЬсЙЉЃЌдкНгЪмеяЖЯЁЂжЮСЦКЭЛЄРэЙ§ГЬжаБиаыЕФЗўЮёЩшЪЉЁЃБШШчзЁдКДВЮЛЗбЁЂУХМБеяСєЙлДВЮЛЗбЁЃ
ОХЁЂФФаЉЗбгУВЛФмБЈЯњ?
Д№ЃКФПЧАУїШЗЁАЛљБОвНСЦБЃЯеЛљН№ЁБВЛгшжЇИЖЕФЗбгУжївЊАќРЈЃКОЭ(зЊ)еяНЛЭЈЗбЁЂМБОШГЕЗбЁЂПеЕїЗбЁЂЕчЪгЗбЁЂЕчЛАЗбЁЂЪГЦЗБЃЮТЯфЗбЁЂЕчТЏЗбЁЂЕчБљЯфЗбЁЂЫ№ЛЕЙЋЮяХтГЅЗбЁЂХуЛЄЗбЁЂЛЄЙЄЗбЁЂЯДРэЗбЁЂЩХЪГЗбЁЂЮФгщЛюЖЏЗбЁЂЦфЫћЬиашЩњЛюЗўЮёЕШЗбгУЁЃ
вНБЃШ§ДѓФПТМЯрЙиеўВпаХЯЂПЩЭЈЙ§вдЯТЭООЖВщбЏЃКФЯФўЪавНСЦБЃеЯОжЭјеОаХЯЂЙЋПЊРИЃЌвНСЦБЃеЯзджњЗўЮёвЛЬхЛњЦїЃЌИїЖЈЕувНвЉЛњЙЙвНБЃДАПкЁЃ
ЁЖвНСЦБЃеЯЛљН№ЪЙгУМрЖНЙмРэЬѕР§ЁЗЮЪД№
2021Фъ1дТ15ШеЃЌЙњЮёдКзмРэРюПЫЧПЧЉЪ№Ек735КХЙњЮёдКСюЃЌЙЋВМЁЖвНСЦБЃеЯЛљН№ЪЙгУМрЖНЙмРэЬѕР§ЁЗвдЯТМђГЦЁЖЬѕР§ЁЗЃЉЃЌЁЖЬѕР§ЁЗзд2021Фъ5дТ1ШеЦ№е§ЪНЪЉааЁЃ
зїЮЊЮвЙњвНСЦБЃеЯСьгђЕквЛВПааеўЗЈЙцЃЌЁЖЬѕР§ЁЗНјвЛВНУїШЗСЫвНБЃОАьЛњЙЙЁЂЖЈЕувНвЉЛњЙЙМАЦфЙЄзїШЫдБКЭВЮБЃШЫдБЕШЯрЙижїЬхЪЙгУвНСЦБЃеЯЛљН№ЕФааЮЊЁЃЮЊвНСЦБЃеЯЛљН№МрЖНЙмРэЬсЙЉСЫЛљБОзёбКЭИќМгОпЬхЕФЗЈТЩДыЪЉЃЌгаСІЭЦЖЏвНСЦБЃеЯСьгђвРЗЈааеўВЂЬсЩ§вНСЦБЃеЯжЮРэЫЎЦНЃЌгааЇЮЌЛЄвНСЦБЃеЯЛљН№АВШЋИпаЇдЫааЁЃ
вЛЁЂЁЖЬѕР§ЁЗЕФЪЪгУЗЖЮЇгаФФаЉЃП
Д№ЃКЁЖЬѕР§ЁЗЪЪгУгкжаЛЊШЫУёЙВКЭЙњОГФкЛљБОвНСЦБЃЯеЃЈКЌЩњг§БЃЯеЃЉЛљН№ЁЂвНСЦОШжњЛљН№ЕШвНСЦБЃеЯЛљН№ЪЙгУМАЦфМрЖНЙмРэЁЃ
ДЫЭтЃЌжАЙЄДѓЖювНСЦЗбгУВЙжњЁЂЙЋЮёдБвНСЦВЙжњЕШвНСЦБЃеЯзЪН№ЪЙгУЕФМрЖНЙмРэЃЌВЮееБОЬѕР§жДааЁЃОгУёДѓВЁБЃЯезЪН№ЕФЪЙгУАДееЙњМвгаЙиЙцЖЈжДааЃЌвНСЦБЃеЯааеўВПУХгІЕБМгЧПМрЖНЁЃ
ЖўЁЂвНСЦБЃеЯОАьЛњЙЙгаФФаЉШЈРћЃП
Д№ЃКвНСЦБЃеЯОАьЛњЙЙгаШчЯТШЈРћЃК
ЃЈвЛЃЉгІЕБгыЖЈЕувНвЉЛњЙЙНЈСЂМЏЬхЬИХааЩЬЛњжЦЃЌКЯРэШЗЖЈЖЈЕувНвЉЛњЙЙЕФвНСЦБЃеЯЛљН№дЄЫуН№ЖюКЭВІИЖЪБЯоЃЌВЂИљОнБЃеЯЙЋжкНЁПЕашЧѓКЭЙмРэЗўЮёЕФашвЊЃЌгыЖЈЕувНвЉЛњЙЙаЩЬЧЉЖЉЗўЮёавщЃЌЙцЗЖвНвЉЗўЮёааЮЊЃЌУїШЗЮЅЗДЗўЮёавщЕФааЮЊМАЦфд№ШЮЁЃ
ЃЈЖўЃЉПЩвдЖНДйЮЅЗДавщЕФЖЈЕувНвЉЛњЙЙТФааЗўЮёавщЃЌАДееЗўЮёавщдМЖЈднЭЃЛђепВЛгшВІИЖЗбгУЁЂзЗЛиЮЅЙцЗбгУЁЂжажЙЯрЙид№ШЮШЫдБЛђепЫљдкВПУХЩцМАвНСЦБЃеЯЛљН№ЪЙгУЕФвНвЉЗўЮёЃЌжБжСНтГ§ЗўЮёавщЁЃ
ЃЈШ§ЃЉИљОнвНСЦБЃеЯааеўВПУХЕФвЊЧѓЃЌднЭЃЩцЯгЦШЁвНСЦБЃеЯЛљН№жЇГіЧвОмВЛХфКЯЕїВщЕФЖЈЕувНвЉЛњЙЙЕФвНСЦБЃеЯЛљН№НсЫуЃЌднЭЃЮЅЗЈЮЅЙцЪЙгУвНСЦБЃеЯЛљН№ЕФВЮБЃШЫдБвЛЖЈЦкЯоЕФСЊЭјНсЫуЁЃ
Ш§ЁЂвНСЦБЃеЯОАьЛњЙЙгаФФаЉвхЮёЃП
Д№ЃКвНСЦБЃеЯОАьЛњЙЙгаШчЯТвхЮёЃК
ЃЈвЛЃЉгІЕБНЈСЂНЁШЋвЕЮёЁЂВЦЮёЁЂАВШЋКЭЗчЯеЙмРэжЦЖШЃЌзіКУЗўЮёавщЙмРэЁЂЗбгУМрПиЁЂЛљН№ВІИЖЁЂД§гіЩѓКЫМАжЇИЖЕШЙЄзїЃЌВЂЖЈЦкЯђЩчЛсЙЋПЊвНСЦБЃеЯЛљН№ЕФЪеШыЁЂжЇГіЁЂНсгрЕШЧщПіЃЌНгЪмЩчЛсМрЖНЁЃ
ЃЈЖўЃЉгІЕБМАЪБЯђЩчЛсЙЋВМЧЉЖЉЗўЮёавщЕФЖЈЕувНвЉЛњЙЙУћЕЅЁЃ
ЃЈШ§ЃЉгІЕБАДееЗўЮёавщЕФдМЖЈЃЌМАЪБНсЫуКЭВІИЖвНСЦБЃеЯЛљН№ЁЃ
ЃЈЫФЃЉВЛЕУЪеЪмЛпТИЛђепШЁЕУЦфЫћЗЧЗЈЪеШыЁЃ
ЃЈЮхЃЉВЛЕУЭЈЙ§ЮБдьЁЂБфдьЁЂвўФфЁЂЭПИФЁЂЯњЛйвНбЇЮФЪщЁЂвНбЇжЄУїЁЂЛсМЦЦОжЄЁЂЕчзгаХЯЂЕШгаЙизЪСЯЃЌЛђепащЙЙвНвЉЗўЮёЯюФПЕШЗНЪНЃЌЦШЁвНСЦБЃеЯЛљН№ЁЃ
ЃЈСљЃЉВЛЕУЧжеМЛђепХВгУвНСЦБЃеЯЛљН№ЁЃ
ЃЈЦпЃЉВЛЕУНЋЙЄзїжаЛёШЁЁЂжЊЯЄЕФБЛЕїВщЖдЯѓзЪСЯЛђепЯрЙиаХЯЂгУгквНСЦБЃеЯЛљН№ЪЙгУМрЖНЙмРэвдЭтЕФЦфЫћФПЕФЃЌВЛЕУаЙТЖЁЂДлИФЁЂЛйЫ№ЁЂЗЧЗЈЯђЫћШЫЬсЙЉЕБЪТШЫЕФИіШЫаХЯЂКЭЩЬвЕУиУмЁЃ
ЫФЁЂвНСЦБЃеЯОАьЛњЙЙЮЅЗДЁЖЬѕР§ЁЗЙцЖЈЕФЗЈТЩд№ШЮгаФФаЉЃП
Д№ЃКвНСЦБЃеЯОАьЛњЙЙЮЅЗДЁЖЬѕР§ЁЗЙцЖЈЃЌНЋГаЕЃШчЯТЗЈТЩд№ШЮЃК
ЃЈвЛЃЉгаЯТСаЧщаЮжЎвЛЕФЃЌгЩвНСЦБЃеЯааеўВПУХд№СюИФе§ЃЌЖджБНгИКд№ЕФжїЙмШЫдБКЭЦфЫћжБНгд№ШЮШЫдБвРЗЈИјгшДІЗжЃК
1.ЮДНЈСЂНЁШЋвЕЮёЁЂВЦЮёЁЂАВШЋКЭЗчЯеЙмРэжЦЖШЃЛ
2.ЮДТФааЗўЮёавщЙмРэЁЂЗбгУМрПиЁЂЛљН№ВІИЖЁЂД§гіЩѓКЫМАжЇИЖЕШжАд№ЃЛ
3.ЮДЖЈЦкЯђЩчЛсЙЋПЊвНСЦБЃеЯЛљН№ЕФЪеШыЁЂжЇГіЁЂНсгрЕШЧщПіЁЃ
ЃЈЖўЃЉЭЈЙ§ЮБдьЁЂБфдьЁЂвўФфЁЂЭПИФЁЂЯњЛйвНбЇЮФЪщЁЂвНбЇжЄУїЁЂЛсМЦЦОжЄЁЂЕчзгаХЯЂЕШгаЙизЪСЯЛђепащЙЙвНвЉЗўЮёЯюФПЕШЗНЪНЃЌЦШЁвНСЦБЃеЯЛљН№жЇГіЕФЃЌгЩвНСЦБЃеЯааеўВПУХд№СюЭЫЛиЃЌДІЦШЁН№Жю2БЖвдЩЯ5БЖвдЯТЕФЗЃПюЃЌЖджБНгИКд№ЕФжїЙмШЫдБКЭЦфЫћжБНгд№ШЮШЫдБвРЗЈИјгшДІЗжЁЃ
ЃЈШ§ЃЉЪеЪмЛпТИЛђепШЁЕУЦфЫћЗЧЗЈЪеШыЕФЃЌУЛЪеЮЅЗЈЫљЕУЃЌЖдгаЙид№ШЮШЫдБвРЗЈИјгшДІЗжЃЛЮЅЗДЦфЫћЗЈТЩЁЂааеўЗЈЙцЕФЃЌгЩгаЙижїЙмВПУХвРЗЈДІРэЁЃ
ЃЈЫФЃЉЮЅЗДБОЬѕР§ЙцЖЈЃЌЧжеМЁЂХВгУвНСЦБЃеЯЛљН№ЕФЃЌгЩвНСЦБЃеЯЕШааеўВПУХд№СюзЗЛиЃЛгаЮЅЗЈЫљЕУЕФЃЌУЛЪеЮЅЗЈЫљЕУЃЛЖджБНгИКд№ЕФжїЙмШЫдБКЭЦфЫћжБНгд№ШЮШЫдБвРЗЈИјгшДІЗжЁЃ
ЃЈЮхЃЉаЙТЖЁЂДлИФЁЂЛйЫ№ЁЂЗЧЗЈЯђЫћШЫЬсЙЉИіШЫаХЯЂЁЂЩЬвЕУиУмЕФЃЌЖджБНгИКд№ЕФжїЙмШЫдБКЭЦфЫћжБНгд№ШЮШЫдБвРЗЈИјгшДІЗжЃЛЮЅЗДЦфЫћЗЈТЩЁЂааеўЗЈЙцЕФЃЌгЩгаЙижїЙмВПУХвРЗЈДІРэЁЃ
ЃЈСљЃЉЮЅЗДБОЬѕР§ЙцЖЈЃЌЙЙГЩЮЅЗДжЮАВЙмРэааЮЊЕФЃЌвРЗЈИјгшжЮАВЙмРэДІЗЃЃЛЙЙГЩЗИзяЕФЃЌвРЗЈзЗОПаЬЪТд№ШЮЁЃ
ЮЅЗДБОЬѕР§ЙцЖЈЃЌИјгаЙиЕЅЮЛЛђепИіШЫдьГЩЫ№ЪЇЕФЃЌвРЗЈГаЕЃХтГЅд№ШЮЁЃ
ЯрЙиАИР§1 ОАьШЫдБЮБдьзЪСЯЦШЁвНБЃЛљН№
ТоФГ2020ФъОЭжАгкAЪаЩчБЃОжЃЌРћгУжАЮёжЎБужЦзїГідКжЄУїЁЂЗбгУЧхЕЅЁЂЗЂЦБЕШащМйЦОжЄЃЌВЂжИЪЙЫћШЫЛбБЈвНСЦЗбгУЃЌЦШЁвНБЃЛљН№80грЭђдЊЁЃЕБЕивНСЦБЃеЯжїЙмВПУХд№СюТоФГЭЫЛиЦШЁН№ЖюЃЌВЂДІЯргІЗЃПюЃЛГЗЯњТоФГжАЮёЃЌвЦНЛЙЋАВЛњЙиЃЛЖдТоФГЕФжБНгИКд№жїЙмШЫдБКЭЦфЫћжБНгд№ШЮШЫдБвРЗЈИјгшДІЗжЁЃ
ЯрЙиАИР§2 ОАьШЫдБЪмЛпгыВЛТФжА
еХФГдкBЪавНБЃОАьЛњЙЙЕЃШЮМрЙмПЦПЦГЄжАЮёЪБЃЌРћгУжАЮёжЎБуЪеЪмЯНЧјЖрМввНСЦЛњЙЙЛпТИЃЌдкШеГЃГщВщКЭМЏжаМьВщЕФМрЙмЙ§ГЬжаЃЌВЛбЯИёАДееЯрЙиЙцЖЈНјааЙмРэЃЌЗХШЮааЛпЕФвНСЦЛњЙЙЦШЁОоЖювНБЃЛљН№ЁЃЖдеХФГИјгшЯргІааеўДІЗжЃЌУЛЪеЮЅЗЈЫљЕУЃЌвЦНЛЫОЗЈЛњЙиЃЌХаДІгаЦкЭНаЬЫФФъЫФИідТЃЌВЂДІЯргІЗЃН№ЁЃ
ЮхЁЂЖЈЕувНвЉЛњЙЙгаФФаЉШЈРћЃП
Д№ЃКЖЈЕувНвЉЛњЙЙгаШчЯТШЈРћЃК
ЃЈвЛЃЉМЏЬхЬИХааЩЬВЂЧЉЖЉЗўЮёавщ
вНСЦБЃеЯОАьЛњЙЙгІЕБгыЖЈЕувНвЉЛњЙЙНЈСЂМЏЬхЬИХааЩЬЛњжЦЃЌКЯРэШЗЖЈЖЈЕувНвЉЛњЙЙЕФвНСЦБЃеЯЛљН№дЄЫуН№ЖюКЭВІИЖЪБЯоЃЌВЂИљОнБЃеЯЙЋжкНЁПЕашЧѓКЭЙмРэЗўЮёЕФашвЊЃЌгыЖЈЕувНвЉЛњЙЙаЩЬЧЉЖЉЗўЮёавщЃЌЙцЗЖвНвЉЗўЮёааЮЊЃЌУїШЗЮЅЗДЗўЮёавщЕФааЮЊМАЦфд№ШЮЁЃ
ЃЈЖўЃЉЖНДйвНБЃОАьВПУХТФдМЕФШЈРћ
ЖЈЕувНвЉЛњЙЙгаШЈвЊЧѓЮЅЗДЗўЮёавщЕФвНСЦБЃеЯОАьЛњЙЙОРе§ЛђепЬсЧывНСЦБЃеЯааеўВПУХаЕїДІРэЁЂЖНДйећИФЁЃ
ЃЈШ§ЃЉГТЪіЁЂЩъБчШЈ
1.ЖЈЕувНвЉЛњЙЙЮЅЗДЗўЮёавщЕФЃЌвНСЦБЃеЯОАьЛњЙЙПЩвдЖНДйЦфТФааЗўЮёавщЃЌАДееЗўЮёавщдМЖЈднЭЃЛђепВЛгшВІИЖЗбгУЁЂзЗЛиЮЅЙцЗбгУЁЂжажЙЯрЙид№ШЮШЫдБЛђепЫљдкВПУХЩцМАвНСЦБЃеЯЛљН№ЪЙгУЕФвНвЉЗўЮёЃЌжБжСНтГ§ЗўЮёавщЃЛЖЈЕувНвЉЛњЙЙМАЦфЯрЙид№ШЮШЫдБгаШЈНјааГТЪіЁЂЩъБчЁЃ
2. вНСЦБЃеЯааеўВПУХЖдЮЅЗДБОЬѕР§ЕФааЮЊзїГіааеўДІЗЃЛђепааеўДІРэОіЖЈЧАЃЌгІЕБЬ§ШЁЕБЪТШЫЕФГТЪіЁЂЩъБчЁЃ
ЃЈЫФЃЉЩъЧыааеўИДвщЛђепЬсЦ№ааеўЫпЫЯЕФШЈРћ
1.вНСЦБЃеЯОАьЛњЙЙЮЅЗДЗўЮёавщЕФЃЌЖЈЕувНвЉЛњЙЙгаШЈвЊЧѓОРе§ЛђепЬсЧывНСЦБЃеЯааеўВПУХаЕїДІРэЁЂЖНДйећИФЃЌвВПЩвдвРЗЈЩъЧыааеўИДвщЛђепЬсЦ№ааеўЫпЫЯЁЃ
2.вНСЦБЃеЯааеўВПУХзїГіааеўДІЗЃЛђепааеўДІРэОіЖЈЃЌгІЕБИцжЊЕБЪТШЫвРЗЈЯэгаЩъЧыааеўИДвщЛђепЬсЦ№ааеўЫпЫЯЕФШЈРћЁЃ
ЃЈЮхЃЉаХЯЂБЛБЃЛЄШЈРћ
вНСЦБЃеЯЕШааеўВПУХЁЂвНСЦБЃеЯОАьЛњЙЙЁЂЛсМЦЪІЪТЮёЫљЕШЛњЙЙМАЦфЙЄзїШЫдБЃЌВЛЕУНЋЙЄзїжаЛёШЁЁЂжЊЯЄЕФБЛЕїВщЖдЯѓзЪСЯЛђепЯрЙиаХЯЂгУгквНСЦБЃеЯЛљН№ЪЙгУМрЖНЙмРэвдЭтЕФЦфЫћФПЕФЃЌВЛЕУаЙТЖЁЂДлИФЁЂЛйЫ№ЁЂЗЧЗЈЯђЫћШЫЬсЙЉЕБЪТШЫЕФИіШЫаХЯЂКЭЩЬвЕУиУмЁЃ
ЃЈСљЃЉОйБЈЁЂЭЖЫпЕФШЈРћ
гаШЈЖдЧжКІвНСЦБЃеЯЛљН№ЕФЮЅЗЈЮЅЙцааЮЊНјааОйБЈЁЂЭЖЫпЁЃвНСЦБЃеЯааеўВПУХгІЕБГЉЭЈОйБЈЭЖЫпЧўЕРЃЌвРЗЈМАЪБДІРэгаЙиОйБЈЭЖЫпЃЌВЂЖдОйБЈШЫЕФаХЯЂБЃУмЁЃЖдВщжЄЪєЪЕЕФОйБЈЃЌАДееЙњМвгаЙиЙцЖЈИјгшОйБЈШЫНБРјЁЃ
СљЁЂЖЈЕувНвЉЛњЙЙгаФФаЉвхЮёЃП
Д№ЃКЖЈЕувНвЉЛњЙЙгаШчЯТвхЮёЃК
ЃЈвЛЃЉгІЕБМгЧПаавЕздТЩЃЌЙцЗЖвНвЉЗўЮёааЮЊЃЌДйНјаавЕЙцЗЖКЭздЮвдМЪјЃЌв§ЕМвРЗЈЁЂКЯРэЪЙгУвНСЦБЃеЯЛљН№ЁЃ
ЃЈЖўЃЉгІЕБАДееЙцЖЈЬсЙЉвНвЉЗўЮёЃЌЬсИпЗўЮёжЪСПЃЌКЯРэЪЙгУвНСЦБЃеЯЛљН№ЃЌЮЌЛЄЙЋУёНЁПЕШЈвцЁЃ
ЃЈШ§ЃЉгІЕБНЈСЂвНСЦБЃеЯЛљН№ЪЙгУФкВПЙмРэжЦЖШЃЌгЩзЈУХЛњЙЙЛђепШЫдБИКд№вНСЦБЃеЯЛљН№ЪЙгУЙмРэЙЄзїЃЌНЈСЂНЁШЋПМКЫЦРМлЬхЯЕЁЃ
ЃЈЫФЃЉгІЕБзщжЏПЊеЙвНСЦБЃеЯЛљН№ЯрЙижЦЖШЁЂеўВпЕФХрбЕЃЌЖЈЦкМьВщБОЕЅЮЛвНСЦБЃеЯЛљН№ЪЙгУЧщПіЃЌМАЪБОРе§вНСЦБЃеЯЛљН№ЪЙгУВЛЙцЗЖЕФааЮЊЁЃ
ЃЈЮхЃЉгІЕБжДааЪЕУћОЭвНКЭЙКвЉЙмРэЙцЖЈЃЌКЫбщВЮБЃШЫдБвНСЦБЃеЯЦОжЄЃЌАДеееяСЦЙцЗЖЬсЙЉКЯРэЁЂБивЊЕФвНвЉЗўЮёЃЌЯђВЮБЃШЫдБШчЪЕГіОпЗбгУЕЅОнКЭЯрЙизЪСЯЃЌВЛЕУЗжНтзЁдКЁЂЙвДВзЁдКЃЌВЛЕУЮЅЗДеяСЦЙцЗЖЙ§ЖШеяСЦЁЂЙ§ЖШМьВщЁЂЗжНтДІЗНЁЂГЌСППЊвЉЁЂжиИДПЊвЉЃЌВЛЕУжиИДЪеЗбЁЂГЌБъзМЪеЗбЁЂЗжНтЯюФПЪеЗбЃЌВЛЕУДЎЛЛвЉЦЗЁЂвНгУКФВФЁЂеяСЦЯюФПКЭЗўЮёЩшЪЉЃЌВЛЕУгеЕМЁЂажњЫћШЫУАУћЛђепащМйОЭвНЁЂЙКвЉЁЃ
ЃЈСљЃЉгІЕБШЗБЃвНСЦБЃеЯЛљН№жЇИЖЕФЗбгУЗћКЯЙцЖЈЕФжЇИЖЗЖЮЇЃЛГ§МБеяЁЂЧРОШЕШЬиЪтЧщаЮЭтЃЌЬсЙЉвНСЦБЃеЯЛљН№жЇИЖЗЖЮЇвдЭтЕФвНвЉЗўЮёЕФЃЌгІЕБОВЮБЃШЫдБЛђепЦфНќЧзЪєЁЂМрЛЄШЫЭЌвтЁЃ
ЃЈЦпЃЉгІЕБАДееЙцЖЈБЃЙмВЦЮёеЫФПЁЂЛсМЦЦОжЄЁЂДІЗНЁЂВЁРњЁЂжЮСЦМьВщМЧТМЁЂЗбгУУїЯИЁЂвЉЦЗКЭвНгУКФВФГіШыПтМЧТМЕШзЪСЯЃЌМАЪБЭЈЙ§вНСЦБЃеЯаХЯЂЯЕЭГШЋУцзМШЗДЋЫЭвНСЦБЃеЯЛљН№ЪЙгУгаЙиЪ§ОнЃЌЯђвНСЦБЃеЯааеўВПУХБЈИцвНСЦБЃеЯЛљН№ЪЙгУМрЖНЙмРэЫљашаХЯЂЃЌЯђЩчЛсЙЋПЊвНвЉЗбгУЁЂЗбгУНсЙЙЕШаХЯЂЃЌНгЪмЩчЛсМрЖНЁЃ
ЃЈАЫЃЉВЛЕУЪеЪмЛпТИЛђепШЁЕУЦфЫћЗЧЗЈЪеШыЁЃ
ЃЈОХЃЉВЛЕУЮЊВЮБЃШЫдБРћгУЦфЯэЪмвНСЦБЃеЯД§гіЕФЛњЛсзЊТєвЉЦЗЃЌНгЪмЗЕЛЙЯжН№ЁЂЪЕЮяЛђепЛёЕУЦфЫћЗЧЗЈРћвцЬсЙЉБуРћЁЃ
ЃЈЪЎЃЉВЛЕУЭЈЙ§ЮБдьЁЂБфдьЁЂвўФфЁЂЭПИФЁЂЯњЛйвНбЇЮФЪщЁЂвНбЇжЄУїЁЂЛсМЦЦОжЄЁЂЕчзгаХЯЂЕШгаЙизЪСЯЃЌЛђепащЙЙвНвЉЗўЮёЯюФПЕШЗНЪНЃЌЦШЁвНСЦБЃеЯЛљН№ЁЃ
ЃЈЪЎвЛЃЉВЛЕУЧжеМЛђепХВгУвНСЦБЃеЯЛљН№ЁЃ
ЃЈЪЎЖўЃЉЩцЯгЦШЁвНСЦБЃеЯЛљН№жЇГіЕФЖЈЕувНвЉЛњЙЙгІЕБХфКЯвНСЦБЃеЯааеўВПУХЕїВщЁЃ
ЦпЁЂЖЈЕувНвЉЛњЙЙЮЅЗДЁЖЬѕР§ЁЗЙцЖЈЃЌНЋЪмЕНФФаЉГЭЗЃЃП
Д№ЃКЖЈЕувНвЉЛњЙЙЮЅЗДЁЖЬѕР§ЁЗЙцЖЈЃЌНЋЪеЕНШчЯТГЭЗЃЃК
ЃЈвЛЃЉЙњЮёдКвНСЦБЃеЯааеўВПУХгІЕБНЈСЂЖЈЕувНвЉЛњЙЙЁЂШЫдБЕШаХгУЙмРэжЦЖШЃЌИљОнаХгУЦРМлЕШМЖЗжМЖЗжРрМрЖНЙмРэЃЌНЋШеГЃМрЖНМьВщНсЙћЁЂааеўДІЗЃНсЙћЕШЧщПіФЩШыШЋЙњаХгУаХЯЂЙВЯэЦНЬЈКЭЦфЫћЯрЙиаХЯЂЙЋЪОЯЕЭГЃЌАДееЙњМвгаЙиЙцЖЈЪЕЪЉГЭНфЁЃ
ЃЈЖўЃЉЖЈЕувНвЉЛњЙЙЮЅЗДЗўЮёавщЕФЃЌвНСЦБЃеЯОАьЛњЙЙПЩвдЖНДйЦфТФааЗўЮёавщЃЌАДееЗўЮёавщдМЖЈднЭЃЛђепВЛгшВІИЖЗбгУЁЂзЗЛиЮЅЙцЗбгУЁЂжажЙЯрЙид№ШЮШЫдБЛђепЫљдкВПУХЩцМАвНСЦБЃеЯЛљН№ЪЙгУЕФвНвЉЗўЮёЃЌжБжСНтГ§ЗўЮёавщЁЃ
ЃЈШ§ЃЉЖЈЕувНвЉЛњЙЙгаЯТСаЧщаЮжЎвЛЕФЃЌгЩвНСЦБЃеЯааеўВПУХд№СюИФе§ЃЌВЂПЩвддМЬИгаЙиИКд№ШЫЃЛдьГЩвНСЦБЃеЯЛљН№Ы№ЪЇЕФЃЌд№СюЭЫЛиЃЌДІдьГЩЫ№ЪЇН№Жю1БЖвдЩЯ2БЖвдЯТЕФЗЃПюЃЛОмВЛИФе§ЛђепдьГЩбЯжиКѓЙћЕФЃЌд№СюЖЈЕувНвЉЛњЙЙднЭЃЯрЙид№ШЮВПУХ6ИідТвдЩЯ1ФъвдЯТЩцМАвНСЦБЃеЯЛљН№ЪЙгУЕФвНвЉЗўЮёЃЛЮЅЗДЦфЫћЗЈТЩЁЂааеўЗЈЙцЕФЃЌгЩгаЙижїЙмВПУХвРЗЈДІРэЃК
1.ЗжНтзЁдКЁЂЙвДВзЁдКЃЛ
2.ЮЅЗДеяСЦЙцЗЖЙ§ЖШеяСЦЁЂЙ§ЖШМьВщЁЂЗжНтДІЗНЁЂГЌСППЊвЉЁЂжиИДПЊвЉЛђепЬсЙЉЦфЫћВЛБивЊЕФвНвЉЗўЮёЃЛ
3.жиИДЪеЗбЁЂГЌБъзМЪеЗбЁЂЗжНтЯюФПЪеЗбЃЛ
4.ДЎЛЛвЉЦЗЁЂвНгУКФВФЁЂеяСЦЯюФПКЭЗўЮёЩшЪЉЃЛ
5.ЮЊВЮБЃШЫдБРћгУЦфЯэЪмвНСЦБЃеЯД§гіЕФЛњЛсзЊТєвЉЦЗЃЌНгЪмЗЕЛЙЯжН№ЁЂЪЕЮяЛђепЛёЕУЦфЫћЗЧЗЈРћвцЬсЙЉБуРћЃЛ
6.НЋВЛЪєгквНСЦБЃеЯЛљН№жЇИЖЗЖЮЇЕФвНвЉЗбгУФЩШывНСЦБЃеЯЛљН№НсЫуЃЛ
7.дьГЩвНСЦБЃеЯЛљН№Ы№ЪЇЕФЦфЫћЮЅЗЈааЮЊЁЃ
ЯрЙиАИР§3 ЗжНтзЁдК
2020ФъЃЌMЪавНБЃВПУХЗЂЯжЯНЧјXЯчеђЮРЩњдКЕФВЁШЫзЁдКЧщПівьГЃЁЃвНБЃВПУХЭЈЙ§МьВщзЁдКМЧТМЗЂЯжЃЌ11дТЃЌИУЮРЩњдКга30грУћЛМепзЁдК70грДЮЃЛ12дТИУЮРЩњдКга200грУћЛМепзЁдК400грДЮЁЃУПУћЛМепЖЬЦкФкОљгаЖрДЮзЁдКМЧТМЃЌОјДѓЖрЪ§ЛМепСНДЮзЁдКМЧТМЯрИєдквЛСНЬьжЎФкЁЃвНБЃВПУХШЯЖЈXЯчеђЮРЩњдКЗжНтзЁдКЃЌд№СюЦфИФе§ЃЌЭЫЛиЯргІвНБЃзЪН№ЃЌВЂДІвдЯргІЗЃПюЁЃ
ЯрЙиАИР§4 ЙвДВзЁдК
2019ФъЃЌNЪавНБЃВПУХдкМьВщЯНЧјYЖЈЕувНдК1-9дТжАЙЄдкБОдКАьРэзЁдКМЧТМвдМАПМЧкБЈБэЪББэЯжЃЌЦфжаИіБ№дБЙЄгазЁдКМЧТМЃЌЕЋЪЧзЁдКЦкМфЮЊШЋЧкЃЌЦфЫљдкПЦЪвХХАрБэОљЯдЪОдкИкЁЃОКЫЪЕЃЌдБЙЄШЗЪЕвђЩњВЁзЁдКжЮСЦЃЌЕЋАзЬьШдШЛе§ГЃЩЯАрЃЌNЪавНБЃВПУХШЯЖЈИУЧщПіЮЊЙвДВзЁдКЁЃNЪавНСЦБЃеЯааеўВПУХд№СюИФе§ЃЌВЂдМЬИИУдКЗЈЖЈДњБэШЫЃЛЕБЕивНСЦБЃеЯааеўВПУХд№СюЭЫЛидьГЩвНСЦБЃеЯЛљН№Ы№ЪЇН№ЖюЃЌВЂДІЯргІЗЃПюЁЃ
ЯрЙиАИР§5 Й§ЖШМьВщ
ЙњМввНБЃОждкLЪаПЊеЙЗЩааМьВщЙ§ГЬжаВЁРњКЫВщЪБЗЂЯжЃЌBвНдКМьбщПЦЫљгабЊЯИАћМьбщжаОљГіЯжЭјжЏКьЯИАћВтЖЈЯюФПЃЌДцдкЙ§ЖШМьВщЕФааЮЊЁЃЕБЕивНСЦБЃеЯааеўВПУХд№Сюд№СюBвНдКЭЫЛиЫ№ЪЇН№ЖюЃЌВЂДІвдЯргІЗЃПюЁЃ
ЯрЙиАИР§6 жиИДЪеЗб
IЪавНБЃВПУХМьВщЗЂЯжЃЌEвНдКвНЩњдкЮЊВЁШЫеяСЦЙ§ГЬжаПЊОпЖрИіМьВщАќЃЌЦфжаАќКЌжиИДМьВщЯюФПЃЌдьГЩжиИДЪеЗбЁЃвНБЃВПУХд№СюЦфЭЫЛижиИДЪеЗбН№ЖюЃЌВЂДІвдЯргІЗЃПюЁЃ
ЯрЙиАИР§7 ЗжНтЯюФПЪеЗб
JЪаPвНдКблПЦдкНјааЁААзФкеЯГЌЩљШщЛЏеЊГ§Ъѕ+ШЫЙЄОЇЬхжВШыЪѕЁБЪБЃЌЭЌЪБЪеШЁЧАЗПГЩаЮЪѕЕФЗбгУЁЃИљОнЯрЙиЮФМўвЊЧѓЃЌЪжЪѕЙ§ГЬжаАДвНСЦТЗОЖБиаыЕФЕЅИіВйзїЃЌЪѕжаВЛЕУЗжНтМЦЗбЁЃОнДЫЃЌJЪавНБЃВПУХШЯЖЈИУЧщПіЯТЕФЧАЗПГЩаЮЪѕЗбгУЮЊЗжНтЪеЗбЁЃд№СюPвНдКЭЫЛиЫ№ЪЇН№ЖюЃЌВЂДІвдЯргІЗЃПюЁЃ
ЃЈЫФЃЉЖЈЕувНвЉЛњЙЙгаЯТСаЧщаЮжЎвЛЕФЃЌгЩвНСЦБЃеЯааеўВПУХд№СюИФе§ЃЌВЂПЩвддМЬИгаЙиИКд№ШЫЃЛОмВЛИФе§ЕФЃЌДІ1ЭђдЊвдЩЯ5ЭђдЊвдЯТЕФЗЃПюЃЛЮЅЗДЦфЫћЗЈТЩЁЂааеўЗЈЙцЕФЃЌгЩгаЙижїЙмВПУХвРЗЈДІРэЃК
1.ЮДНЈСЂвНСЦБЃеЯЛљН№ЪЙгУФкВПЙмРэжЦЖШЃЌЛђепУЛгазЈУХЛњЙЙЛђепШЫдБИКд№вНСЦБЃеЯЛљН№ЪЙгУЙмРэЙЄзїЃЛ
2.ЮДАДееЙцЖЈБЃЙмВЦЮёеЫФПЁЂЛсМЦЦОжЄЁЂДІЗНЁЂВЁРњЁЂжЮСЦМьВщМЧТМЁЂЗбгУУїЯИЁЂвЉЦЗКЭвНгУКФВФГіШыПтМЧТМЕШзЪСЯЃЛ
3.ЮДАДееЙцЖЈЭЈЙ§вНСЦБЃеЯаХЯЂЯЕЭГДЋЫЭвНСЦБЃеЯЛљН№ЪЙгУгаЙиЪ§ОнЃЛ
4.ЮДАДееЙцЖЈЯђвНСЦБЃеЯааеўВПУХБЈИцвНСЦБЃеЯЛљН№ЪЙгУМрЖНЙмРэЫљашаХЯЂЃЛ
5.ЮДАДееЙцЖЈЯђЩчЛсЙЋПЊвНвЉЗбгУЁЂЗбгУНсЙЙЕШаХЯЂЃЛ
6.Г§МБеяЁЂЧРОШЕШЬиЪтЧщаЮЭтЃЌЮДОВЮБЃШЫдБЛђепЦфНќЧзЪєЁЂМрЛЄШЫЭЌвтЬсЙЉвНСЦБЃеЯЛљН№жЇИЖЗЖЮЇвдЭтЕФвНвЉЗўЮёЃЛ
7.ОмОјвНСЦБЃеЯЕШааеўВПУХМрЖНМьВщЛђепЬсЙЉащМйЧщПіЁЃ
ЃЈЮхЃЉЖЈЕувНвЉЛњЙЙЭЈЙ§ЯТСаЗНЪНЦШЁвНСЦБЃеЯЛљН№жЇГіЕФЃЌгЩвНСЦБЃеЯааеўВПУХд№СюЭЫЛиЃЌДІЦШЁН№Жю2БЖвдЩЯ5БЖвдЯТЕФЗЃПюЃЛд№СюЖЈЕувНвЉЛњЙЙднЭЃЯрЙид№ШЮВПУХ6ИідТвдЩЯ1ФъвдЯТЩцМАвНСЦБЃеЯЛљН№ЪЙгУЕФвНвЉЗўЮёЃЌжБжСгЩвНСЦБЃеЯОАьЛњЙЙНтГ§ЗўЮёавщЃЛгажДвЕзЪИёЕФЃЌгЩгаЙижїЙмВПУХвРЗЈЕѕЯњжДвЕзЪИёЃК
1.геЕМЁЂажњЫћШЫУАУћЛђепащМйОЭвНЁЂЙКвЉЃЌЬсЙЉащМйжЄУїВФСЯЃЌЛђепДЎЭЈЫћШЫащПЊЗбгУЕЅОнЃЛ
2.ЮБдьЁЂБфдьЁЂвўФфЁЂЭПИФЁЂЯњЛйвНбЇЮФЪщЁЂвНбЇжЄУїЁЂЛсМЦЦОжЄЁЂЕчзгаХЯЂЕШгаЙизЪСЯЃЛ
3.ащЙЙвНвЉЗўЮёЯюФПЃЛ
4.ЦфЫћЦШЁвНСЦБЃеЯЛљН№жЇГіЕФааЮЊЁЃ
ЖЈЕувНвЉЛњЙЙвдЦШЁвНСЦБЃеЯЛљН№ЮЊФП







